Vijf jaar geleden startte Albert Heck een ‘IgG de novo task force’ in zijn groep, om te proberen individuele bloedplasma-antilichamen te sequencen en identificeren. Immunologen raadden het hem af er überhaupt aan te beginnen, maar inmiddels is het gelukt en voorspelt Heck dat het ‘een routinetechniek’ wordt.
Albert Heck is duidelijk in zijn nopjes. Verschillende binnen- en buitenlandse media hebben zijn spectaculaire technologie om specifieke in bloed circulerende antilichamen in de tijd te volgen en te sequencen opgepikt, en onderzoeksgroepen over de hele wereld kloppen bij hem aan voor samenwerkingen. En sinds de publicatie in Cell Systems heeft hij niet stilgezeten: ‘We hebben onze dataset inmiddels uitgebreid naar COVID19-patiënten en gevaccineerde mensen, en ook daar blijven onze conclusies overeind. Ik verwacht hier heel veel van voor de toekomst.’
‘Misschien wel omdat ik geen immunoloog ben, dacht ik: dit is een fantastische analytische uitdaging, laten we het gewoon gaan proberen’
Heck, hoogleraar scheikunde en farmaceutische wetenschappen aan de Universiteit Utrecht en wetenschappelijk directeur van het Netherlands Proteomics Centre, heeft een carrière gebouwd op het karakteriseren van peptides – en inmiddels ook complete eiwitten – met massaspectrometrie. Vanuit die basis in de analytische chemie richt hij zijn aandacht op verschillende disciplines in de biomoleculaire wetenschappen. ‘Ik stel mezelf regelmatig de vraag of we met massaspectrometrie iets kunnen gaan doen wat eerder nog voor onmogelijk werd geacht’, zegt Heck.
‘Vrijwel onmogelijk’
Dat was ook het geval toen Heck het plan opvatte om vooral de variabele delen van een antilichaam (zie kader) de novo te sequencen met massaspectrometrie. Dat wil zeggen: zonder gebruik te maken van een DNA-template de aminozuurvolgorde bepalen. Volgens de meeste immunologen moest hij daar niet aan willen beginnen, want het was te complex en vrijwel onmogelijk. ‘Dan ga ik denken: hoezo ’vrijwel’? Wat betekent dat dan, en kunnen we dat niet oplossen?’
Maar eerst moesten we nog een stap terug, vertelt Heck. Want niemand kon hem een goed antwoord geven op de vraag hoeveel verschillende antilichamen er eigenlijk in ons bloed circuleren. Heck: ‘Misschien ook wel omdat ik geen immunoloog ben, dacht ik vrij naïef: dit is een fantastische analytische uitdaging, laten we het gewoon gaan proberen.’ Hij kreeg verschillende biochemici, bioinformatici en MS-experts in zijn groep enthousiast voor het idee en richtte de ‘IgG de novo task force’ op. ‘We wisten nog niet of het ging lukken, we wisten nog niet hoe we het moesten aanpakken, experts raadden het af, en in het begin ging het natuurlijk allemaal niet zo makkelijk. Daarom ben ik ook zo trots op dit team en dat het na vijf jaar doorzetten toch is gelukt.’

Hecks task force koos voor het subtype IgG1, dat een kwart uitmaakt van alle eiwitten in ons bloed. Na isolatie uit serum knipten ze met een heel specifiek protease het variabele Fab-deel van het antilichaam af en brachten dat naar de massaspectrometer. Heck: ‘Dat Fab-deel is pakweg 48.000 Da (Dalton is een maat voor eiwitmassa, red.) groot. Als het op één plek een ander aminozuur heeft, is het bijvoorbeeld 48.030 Da. Dat verschil kunnen we pas sinds kort gevoelig en specifiek meten met LC-MS.’
Totale verrassing
En dat leverde een interessant inzicht op. Hecks onderzoekers zagen weliswaar heel veel pieken in de massaspectra, zoals je zou verwachten, maar dertig tot vijftig daarvan waren veruit dominant. Heck vertaalt: ‘90% van alle IgG1-antilichamen in je bloed komen uit slechts dertig tot vijftig specifieke klonen. Omdat je lichaam wel tien miljard verschillende B-cellen bevat, die allemaal een ander antilichaam kunnen maken, kwam dit als een totale verrassing voor iedereen in het veld.’
Vervolgens gingen ze kijken naar mensen die een infectie doormaken, en vergeleken de samenstelling van hun antilichaamrepertoire in de tijd én tussen individuen. In de tijd veranderde dat niet eens zoveel, maar tussen individuen zat nauwelijks overlap. Iedereen heeft blijkbaar zijn eigen repertoire en dat is net zo uniek als een vingerafdruk, stelt Heck. ‘Dat betekent ook, dat als jij en ik gevaccineerd worden tegen een virusinfectie, dat we elk wel tien of meer verschillende antilichamen gaan aanmaken tegen het virus. Dat noemen we een polyclonale respons. Maar de overlap tussen onze antilichamen is zo goed als nul.’ Dat is goed voor te stellen als je bedenkt dat ons lichaam in theorie 1015 (een biljard) verschillende antilichamen kan aanmaken (zie kader), waarvan er in potentie talloze in meer of mindere mate kunnen binden aan het virus.
‘We ontdekten dat er geen enkele overlap is tussen de antilichamen van individuen’
Die polyclonaliteit verklaart ook waarom de effectiviteit van vaccinatie van persoon tot persoon verschilt, en waarom de ene persoon effectiever reageert op een herinfectie met een variant van het oorspronkelijke virus dan een ander, vertelt Heck. ‘Het ene antilichaam zal het iets beter doen tegen een variant op het oorspronkelijke virus dan het andere antilichaam. Of je nog een effectief antilichaam hebt, is een toevalsproces. Dit deel van het immuunsysteem maakt geen direct onderscheid tussen iets als lichamelijke fitheid, het is een kwestie van geluk.’
Top-down proteomics
Dit brengt ons terug bij het sequencen van één specifiek antilichaam, het tweede belangrijke resultaat in de publicatie. Voor talloze toepassingen wil je weten welke van de talloze antilichamen goed werkt tegen een infectie. Neem COVID19: artsen gebruiken al bloedplasma van mensen die COVID19 hebben doorgemaakt om andere mensen te helpen die in kritieke toestand op de IC liggen, maar dat is duur, beperkt beschikbaar en omslachtig. Liever dien je een werkend antilichaam toe, wat je relatief makkelijk maakt via recombinant-eiwittechnologie.
Maar daarvoor heb je van die ene effectieve kloon wel de sequentie nodig. Heck spreekt hier van ‘top-down proteomics’, omdat het in tegenstelling tot de klassieke bottom-up proteomics, waarbij je alles in hele kleine stukjes knipt, werkt met grote, intacte eiwitten. ‘Het is echt nieuw dat we op die manier een individueel antilichaam uit bloedplasma de novo hebben kunnen sequencen’, zegt Heck. Hij zegt ook blij te zijn met de referenten, die na een eerste draft van het artikel graag wilden weten of de sequentie van de kloon echt dezelfde is als die uit het bloed was geïsoleerd. ‘Dat was nog flink wat werk, maar de sequenties bleken identiek. Daarmee staat ons resultaat nog veel steviger.’
In één maand
Heck is vrij stellig over de kansen of dit een routinetechniek wordt in de kliniek. ‘Ik zit al heel lang in het vak, daarom durf ik wel te zeggen ‘ja, dat wordt het’. Voor de publicatie hebben vijf of zes mensen er een half jaar over gedaan om één antilichaam te sequencen. Inmiddels zijn we een jaar verder en kan één persoon het in een maand. Vloeistofchromatografie en massaspectrometrie zijn nu nog geoptimaliseerd voor peptides, we kunnen nog wel wat stappen zetten om het verder te verbeteren voor complete eiwitten. En onze algoritmes om de sequence te bepalen worden ook steeds beter. Dus ja, binnen een paar jaar kunnen we routinematig antilichamen sequencen zoals we nu peptides sequencen. Dat is onze ambitie en daar ben ik van overtuigd.’
‘Binnen een paar jaar kunnen we routinematig antilichamen sequencen zoals we nu peptides sequencen’
Voor de nabije toekomst droomt Heck van nieuwe studies, bijvoorbeeld om de antilichamen van honderd mensen in de tijd te volgen na een COVID19-vaccinatie, waarbij het liefst elke dag een druppel bloed wordt afgenomen voor het onderzoek. ‘We weten al dat iedereen anders reageert op infecties en vaccinaties. Met onze nieuwe technieken kunnen we in detail uitzoeken waar die verschillen zitten op het niveau van antilichamen.’ Maar hij zegt ook niet te veel COVID19-werk te willen gaan doen, ‘want dat doet de hele wereld al en er zijn al heel goede geneesmiddelen’. ‘Het liefste zou ik gaan werken aan ziektes waar we nu nog niks tegen hebben. Dan moet je niet alleen denken aan infecties, maar ook aan aandoeningen als reuma en alzheimer, waar antilichamen ook een rol in spelen.’
B-lymfocyten en antilichamen
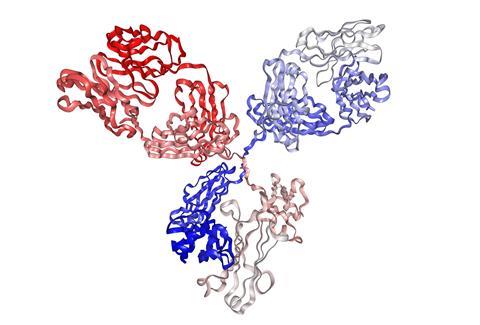
Een belangrijk onderdeel van ons immuunsysteem draait om antilichamen ofwel immunoglobulines (Ig): een groot eiwit (ongeveer 150.000 Da) in de vorm van een Y, bestaande uit vier ketens die met zwavelbruggen aan elkaar zitten. De korte uiteinden van de Y heten Fab en herbergen hypervariabele delen, terwijl de ‘steel’ (Fc genoemd) tamelijk onveranderlijk is.
In zogenoemde B-lymfocyten of simpelweg B-cellen, de afweercellen die deze antilichamen produceren, recombineren de genen die coderen voor het uiteinde van het Fab-deel er lustig op los. Dit geeft een enorm aantal mogelijke vormen: schattingen gaan tot wel 1015 mogelijkheden. Elke circulerende B-lymfocyt produceert op die manier één uniek antilichaam, die speuren naar lichaamsvreemde bacteriën of virussen, waaraan ze dan binden om ze te neutraliseren.
Als dat het geval is, reageert de betreffende B-lymfocyt onmiddellijk door zich te specialiseren in een productiefabriek – de B-plasmacel – en zich te vermenigvuldigen, want blijkbaar heeft juist hij uit alle 1015 mogelijkheden het juiste antilichaam gemaakt om de onbekende indringer te herkennen. Na een paar dagen staat er een leger klonen van de B-lymfocyt klaar om de naderende invasie het hoofd te kunnen bieden. Hun antilichamen binden massaal aan de indringers en triggeren daarmee de cruciale vervolgstap: het aantrekken van gespecialiseerde cellen om de indringers te doden.
Het laatste wapenfeit van de B-lymfocyt-kloon is zijn geheugenfunctie: na zijn succesvolle bestrijding van de infectie blijft hij als zogenoemde B-geheugencel in een lage concentratie sluimerend in de bloedbaan, om zich weer razendsnel te vermenigvuldigen als dezelfde indringer zou terugkomen.




















Nog geen opmerkingen